




Quand le TOC se manifeste
Qu’est-ce qu’une compulsion ?
Dans le trouble obsessionnel compulsif, l’action produite suite à une pensée obsessionnelle est la compulsion. La nature dérangeante de l’obsession contraint habituellement les gens à effectuer un geste pour réprimer la pensée et l’état dans lequel ils sont plongés.
Les compulsions peuvent se présenter comme une action observable ou comme un rituel mental. Le rituel mental n’est pas visible par les autres; c’est une action qui se déroule dans la tête.
À quoi servent ces compulsions ?
Le but de la compulsion est d’éliminer le danger dont l’obsession nous menace. Les actions compulsives apportent un soulagement temporaire à la détresse, au malaise ou au dégoût engendré par l’obsession.
Les compulsions mettent fin ou préviennent l’anxiété et l’inconfort provenant de la pensée obsessionnelle. Par exemple, porter des gants pour prendre le courrier est une compulsion si cette action est faite dans le but d’éviter un contact physique qui serait une source d’anxiété.
La compulsion peut être une action mineure ou imperceptible comme de placer les meubles de manière à voir un élément plus clairement sans avoir à s’en approcher; placer les objets de façon à ne pas avoir à les laver ou les déplacer.
La compulsion peut prendre une forme verbale quand il y a répétition de phrases ou de mots pour se réconforter ou recevoir le réconfort des autres.
La compulsion peut prendre la forme d’une stratégie mentale lorsque le moyen pour se débarrasser de l’obsession est de remplacer cette pensée par une autre image réconfortante ou une histoire, de compter ou d’effectuer un rituel magique.
Cette forme particulière de compulsion s’appelle également la neutralisation.
Quelles sont les principales compulsions ?
Nettoyage/lavage: se laver les mains trop souvent comme s’il s’agissait d’un rite, se doucher, prendre des bains, se brosser les dents, faire sa toilette souvent ou suivant une pratique détaillée. Nettoyer des articles ménagers ou d’autres objets, éviter les situations et les objets que l’on croit «contaminés».
Vérifications: s’assurer qu’on ne nuit ni à soi, ni à autrui, s’assurer que rien de terrible ne se produise et qu’aucune erreur ne soit commise. Il y a donc plusieurs vérifications d’une même chose (porte verrouillée, cuisinière éteinte).
Ordre/rangement: s’assurer que tout est conforme à une règle spécifique, qu’il s’agisse de draps de lit ou de notes de bureau. Replacer sans cesse les objets jusqu’à la conformité.
Accumulation: collectionner des articles selon toute vraisemblance inutiles, par exemple du papier, des revues, des serviettes, des bouteilles ou des ordures et être incapable de se débarrasser de ces articles.
Le cycle obsessionnel compulsif
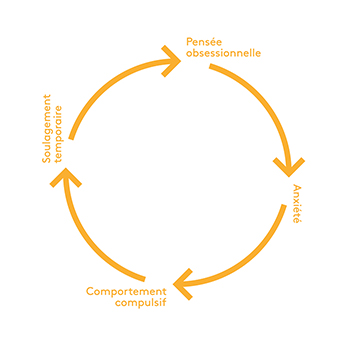
La compulsion devient un geste répété, puis une habitude, parce que le soulagement qu’elle apporte est de courte durée.
Le doute sur lequel s’enracine l’obsession persiste.
La menace de danger s’introduit à nouveau dans l’esprit.
Le malaise revient.
La compulsion doit être répétée pour neutraliser le danger.
Le rituel compulsif
Puisque la même action est sans cesse répétée, les compulsions prennent souvent la forme d’un rituel. Dans bien des cas, le rituel est ressenti comme étant exaspérant, embarrassant et affligeant. Fréquemment, c’est l’épuisement qui freine les rituels. La personne s’arrête momentanément par fatigue et non parce que ses actions l’ont rassurée.
Comment identifier ses compulsions ?
C’est l’obsession qui détermine la nature de la compulsion. Une façon de retrouver la pensée qui est à l’origine d’une compulsion, c’est de se poser la question: «Pourquoi j’effectue cette action plutôt qu’une autre?» «Quelles conséquences dois-je prévenir?»
Obsessions et compulsions typiques
Peur de la contamination par la saleté, les microbes, la maladie, les excréments, etc.
– Se laver, prendre plusieurs longues douches, nettoyer sans fin
Peur de faire du mal aux autres à cause d’une inattention (exemple: peur de causer un accident)
– Rituels de répétition, vérifier que rien de terrible n’est arrivé
Préoccupation excessive pour l’organisation et la symétrie
– Disposer les choses selon un agencement précis, ranger les choses ou les plier d’une même façon
Crainte d’attraper une maladie grave comme le cancer ou le SIDA
–Prendre des mesures excessives pour supprimer le contact avec des éléments contaminants
Impulsions, images ou pensées perverses à propos de la sexualité
– Invoquer des images contraires
– Se rassurer ou demander à être rassuré de manière répétitive
Souci exagéré d’une ou de plusieurs parties de son corps (exemple: peur que son nez soit déformé, que sa peau soit imparfaite)
– Vérifier des heures dans le miroir, se maquiller excessivement
Peur d’être responsable d’un événement terrible
– Vérifier que les portes sont verrouillées, les appareils électriques débranchés
Préoccupation par le sacrilège, le blasphème ou la moralité
– Prier, accomplir des rituels mentaux, utiliser des chiffres ou des mots spéciaux
Peur de jeter un objet dont on pourrait avoir besoin
– Ramasser et accumuler des objets et des papiers inutiles
Qu’est-ce qu’une obsession ?
Les obsessions sont des pensées récurrentes à l’effet que quelque chose de terrible peut arriver, à soi ou à son entourage.
Par exemple:
– Je n’ai peut-être pas bien verrouillé la porte et je vais me faire voler.
– J’ai peut-être écrasé quelqu’un sur la route sans m’en apercevoir et je serai mis en prison.
– Je me demande si je n’ai pas, par mégarde, dit quelque chose aujourd’hui au travail qui aurait pu déranger ou blesser des gens.
– La poignée de porte que j’ai touchée est peut-être sale, cela va me contaminer et je vais contaminer tout le monde autour de moi.
Contre sa volonté, l’obsession amène à imaginer une série de conséquences sinistres que la personne souhaite éviter à tout prix. Un besoin urgent d’agir apparaît généralement avec l’obsession. En effet, le seul fait d’envisager que sa pensée puisse se réaliser contraint la personne à agir afin de prévenir le danger. L’action qu’elle pose à ce moment-là se nomme une compulsion.
Le doute
Les obsessions contiennent toujours un élément de doute. On imagine une éventualité; la pensée est formulée en terme de «cela arrivera peut-être».
Le doute n’est fondé sur aucune information réelle, il est plutôt généré par la pensée qu’un danger est possible en dépit de ce qui a été vu ou décelé par les sens.
La pensée est parfois horrifiante et concerne un danger ou un malheur susceptible de se produire.
C’est le doute qu’une situation dangereuse puisse se produire qui génère l’anxiété. Si la personne était certaine que cette situation ne pourrait se produire à l’instant même où elle l’imagine, alors elle ne serait pas si obsédée.
Quelles sont les principales obsessions ?
La contamination: crainte de contamination par la poussière, les microbes ou d’autres maladies (par exemple, par une poignée de main), crainte de sa propre salive, de son urine, de ses excréments, de son sperme ou de ses sécrétions vaginales.
Doutes constants: crainte d’avoir accompli ou omis d’accomplir une action qui pourrait être préjudiciable (par exemple, éteindre le four ou oublier de fermer une porte à clé), peur de commettre une erreur.
Ordre: peur que les choses ne soient pas «exactement à leur place» et s’affoler lorsque des objets sont déplacés ou touchés. L’accent est mis sur l’exactitude et l’ordre.
Obsessions religieuses: crainte d’avoir des pensées blasphématoires, préoccupation par des images et des pensées religieuses.
Agressivité: crainte de se blesser (par exemple, en mangeant avec un couteau ou une fourchette, en manipulant des objets pointus ou en marchant à proximité de vitres), crainte de faire du tort à quelqu’un (par exemple, provoquer une intoxication alimentaire, faire du mal à un bébé, pousser une personne devant un train ou vexer quelqu’un), crainte de laisser échapper des obscénités en public.
Obsessions sexuelles: pensées, images ou envies interdites ou non désirées (par exemple, images pornographiques récurrentes), pensées évoquant des rapports sexuels avec des enfants ou des parents, crainte d’être homosexuel.
Obsessions et compulsions typiques
Peur de la contamination par la saleté, les microbes, la maladie, les excréments, etc.
– Se laver, prendre plusieurs longues douches, nettoyer sans fin
Peur de faire du mal aux autres à cause d’une inattention (exemple: peur de causer un accident)
– Rituels de répétition, vérifier que rien de terrible n’est arrivé
Préoccupation excessive pour l’organisation et la symétrie
– Disposer les choses selon un agencement précis, ranger les choses ou les plier d’une même façon
Crainte d’attraper une maladie grave comme le cancer ou le SIDA
–Prendre des mesures excessives pour supprimer le contact avec des éléments contaminants
Impulsions, images ou pensées perverses à propos de la sexualité
– Invoquer des images contraires
– Se rassurer ou demander à être rassuré de manière répétitive
Souci exagéré d’une ou de plusieurs parties de son corps (exemple: peur que son nez soit déformé, que sa peau soit imparfaite)
– Vérifier des heures dans le miroir, se maquiller excessivement
Peur d’être responsable d’un événement terrible
– Vérifier que les portes sont verrouillées, les appareils électriques débranchés
Préoccupation par le sacrilège, le blasphème ou la moralité
– Prier, accomplir des rituels mentaux, utiliser des chiffres ou des mots spéciaux
Peur de jeter un objet dont on pourrait avoir besoin
– Ramasser et accumuler des objets et des papiers inutiles
Se libérer de ses obsessions
- ADMETTRE que nos obsessions, nos compulsions et nos rituels sont non fondés ou exagérés.
- RECONNAITRE que nos peurs ou obsessions sont irrationnelles et irréalistes.
- ETRE DETERMINE à vaincre notre problème.
- APPRENDRE à accepter nos obsessions au lieu d’essayer de leur résister.
- REALISER que nos compulsions et nos rituels ne sont pas les seuls et uniques moyens de réduire notre anxiété.
- CHOISIR de remettre à plus tard nos obsessions et nos compulsions.
- DECIDER de laisser partir l’obsession qui pourrait s’emparer de nous et choisir de modifier notre comportement déficient (compulsions et rituels).
- CONFRONTER nos peurs en nous exposant graduellement et volontairement.
- EVALUER nos progrès et savourer chacune de nos victoires.
- PLUS BESOIN de tout contrôler et ACCEPTER de prendre des risques.
Des pistes pour mieux traiter les TOCs
Dans le cadre de leur programme «troubles anxieux», les HUG développent de nouvelles thérapies pour les personnes souffrant de troubles obsessionnels compulsifs.
«Depuis deux ans, j’ai peu à peu développé un besoin incessant de m’assurer que ma porte était close. C’est paradoxal, car plus je la ferme, plus j’ai des angoisses. En dehors de cela, quand je marche dans la rue, j’ai peur des excréments. Je considère tout ce que je ramène chez moi, une paire de chaussures que je viens d’acheter par exemple, comme une source de salissures. Je ne peux même plus inviter mes parents à boire un café à la maison».
Julia, 32 ans, qui souffre de troubles obsessionnels compulsifs.
Comme leur nom l’indique, ces affections se traduisent par des obsessions. En d’autres termes, par «des pensées ou images mentales qui jaillissent dans l’esprit de manière récurrente et engendrent de l’anxiété», explique le Pr Guido Bondolfi, médecin-chef du Service de psychiatrie de liaison et d’intervention de crise des HUG. A ces angoisses, les personnes réagissent par des compulsions, qui sont «des rituels censés réduire leur anxiété». C’est ce que fait Julia quand elle retourne sur ses pas pour vérifier qu’elle a donné un tour de clé.
Thérapie par l’exposition
La jeune femme a d’abord pris des médicaments. «Ils m’ont fait grossir et ne m’ont pas aidée», dit-elle. Puis, elle a suivi une thérapie cognitive et comportementale. «J’ai appris à mieux gérer certaines de mes angoisses. Mais je ne peux toujours pas acheter des chaussures, ni inviter mes proches chez moi. Mes médecins cherchent l’origine de ce qui me perturbe pour pouvoir s’y attaquer.» Pour traiter les patients souffrant de TOC, il est en effet «crucial de comprendre ce dont ils ont peur et les conséquences graves que leur obsession pourrait engendrer», souligne le Pr Guido Bondolfi.
D’ordinaire, la prise en charge commence généralement par une thérapie comportementale et cognitive. «On a recours à l’exposition avec prévention de la réponse. Si, par exemple, un patient ne veut pas toucher une table par crainte de s’infecter, on lui demande de le faire, en coupant à la racine son envie d’aller se laver les mains après, précise le Pr Guido Bondolfi. De cette manière, on crée une habituation à l’anxiété.» Quatre patients sur cinq répondent à cette psychothérapie. Toutefois, certaines personnes refusent ce traitement très contraignant. On leur propose alors de prendre des antidépresseurs à des doses supérieures à celles utilisées pour traiter la dépression. Des médicaments qui peuvent toutefois entraîner des effets secondaires.
Stimuler le cerveau
Il reste que «10% des patients sont atteints de TOCs sévères résistant à tous les traitements», constate Luc Mallet, professeur à l’Université de Genève et directeur de la Fondation Fondamental Suisse. Dans le cadre du programme «troubles anxieux» des HUG, ce dernier et ses collègues traitent certains de leurs patients à l’aide d’une tout autre approche: la stimulation cérébrale profonde. Elle consiste à implanter des électrodes qui délivrent dans le cerveau un courant électrique de faible intensité afin de modifier l’activité de ces zones profondes. Pour améliorer la compréhension des réseaux neuronaux impliqués dans le TOC, des recherches sont en cours à l’UNIGE, soutenues par la Fondation privée des HUG. Dans le cadre d’un programme européen, les psychiatres ont par ailleurs entrepris «de valider la stimulation cérébrale profonde et de vérifier que ses effets durent sur le long terme», précise le Dr Joao Flores Alves Dos Santos, médecin associé au Service de psychiatrie de liaison et d’intervention de crise.
Et pour les personnes ne répondant que partiellement aux traitements habituels? Pour les aider, les médecins des HUG développent de nouvelles technologies avec des objets connectés, des applications sur smartphone ou la réalité virtuelle dans l’idée «de concevoir des scénarios personnalisés, explique le Pr Luc Mallet. Filmées en 3D, ces scènes permettront au patient de s’exposer, à domicile, à l’objet de ses craintes». Pour l’instant, «cette approche a été expérimentée avec un seul patient», précise le Dr Joao Flores Alves Dos Santos. La recherche est donc encore très préliminaire, mais elle ouvre de nouveaux horizons.
Source: journal Pulsations HUG
En savoir plus
Informations supplémentaires
– Des pistes pour mieux traiter les TOC
– La thérapie d’acception et d’engagement
– L’origine génétique des TOC a enfin été identifiée!
– TOC: comment vivre avec et apprendre à s’en affranchir
– 10 choses à savoir sur les TOC
– TOCS: la maladie des contraintes
– La Synapse
– Revue de tâche sur carnet de thérapie
– Les manies de Morgane ou les tocs expliqués aux enfants
Petit Bamboo app
«Chers tous,
Cette situation si singulière génère du stress pour nous tous. Quant à vous, souffrants, j’imagine à peine comme certaines angoisses profitent de s’immiscer en vous torturant.Je n’ai pas de conseil radical pour vous aider, mais pour l’avoir essayé, je vous propose, via votre smartphone, de vous connecter à Petit Bambou qui est un site d’exercices de méditation. Les premiers exercices, que l’on peut d’ailleurs répéter longtemps, sont gratuits. Je suis convaincue que même quelques courts instants quotidiens, mais pris sur votre mal, ne pourront être que bénéfiques.»
Agathe Gumy pour Tocs Passerelles